Come le diseguaglianze sociali influenzano il rischio di cancro in Europa
Le disuguaglianze socioeconomiche hanno un impatto molto importante sul rischio di ammalarsi e di morire di tumore. E questo vale dappertutto e per quasi tutti i tipi di questo ampio ed eterogeneo gruppo di patologie. Le persone con livello socioeconomico più basso hanno una probabilità più elevata di morire di tumore, rispetto ai loro concittadini di livello socioeconomico superiore. Inoltre il rischio di morire di tumore segue un gradiente sociale, cioè aumenta progressivamente al diminuire del livello socioeconomico, e questo implica che le disuguaglianze hanno un effetto su tutti i cittadini, non solo su quelli particolarmente svantaggiati. Nei prossimi paragrafi cercheremo di spiegare come lo studio delle disuguaglianze sociali nei tumori è importante non solo dal punto di vista della giustizia sociale ma anche perché permette di identificare soluzioni di concreta utilità per i decisori di salute pubblica su come ridurre il fardello del cancro.
Una mappatura europea
In uno studio recente, basato su una collaborazione tra IARC, l’agenzia internazionale per la ricerca sul cancro, Erasmus Medical Center di Rotterdam, Imperial College di Londra e altre istituzioni europee e mondiali, abbiamo mappato la situazione e i trend delle disuguaglianze socioeconomiche nella mortalità per tumori in Europa, con una valutazione comparativa di diversi aspetti delle disuguaglianze socioeconomiche tra Paesi e all’interno dei Paesi. Lo studio si basa sulla connessione dei dati sul livello di istruzione derivati dal censimento con i dati sulla mortalità derivati dagli archivi nazionali dei decessi, per 18 Paesi europei (per la maggior parte dei quali i dati erano disponibili per la quasi totalità della popolazione).
Variazioni geografiche e temporali
Anche se un gradiente sociale esiste ovunque in Europa (e anche altrove), l’entità delle disuguaglianze varia molto da paese a paese e cambia nel tempo. Mentre in alcuni paesi le disuguaglianze nella mortalità per tumori sono relativamente piccole, in altri sono eccezionalmente grandi. Il fatto che si osservino queste variazioni è cruciale perché permette di capire non solo che le disuguaglianze non sono immutabili, ma anche di stimare di quanto si possano ridurre (se ad esempio si adottassero le strategie dei paesi che hanno già raggiunto un livello minimo di disuguaglianze).
I paesi dell’Est Europa e quelli dell’area del Baltico in generale mostrano le più grandi disuguaglianze nella mortalità per tumori nel continente, mentre i paesi del Sud Europa, inclusa l’Italia, se la cavano abbastanza bene. Questi ovviamente sono pattern generali e ci sono parecchie eccezioni. In Europa circa un terzo delle morti per tumore negli uomini è associata con disuguaglianze socioeconomiche (ma si arriva a quasi la metà nell’Europa dell’Est) mentre per le donne questa proporzione è uno a sei (una su quattro nell’Europa dell’Est).
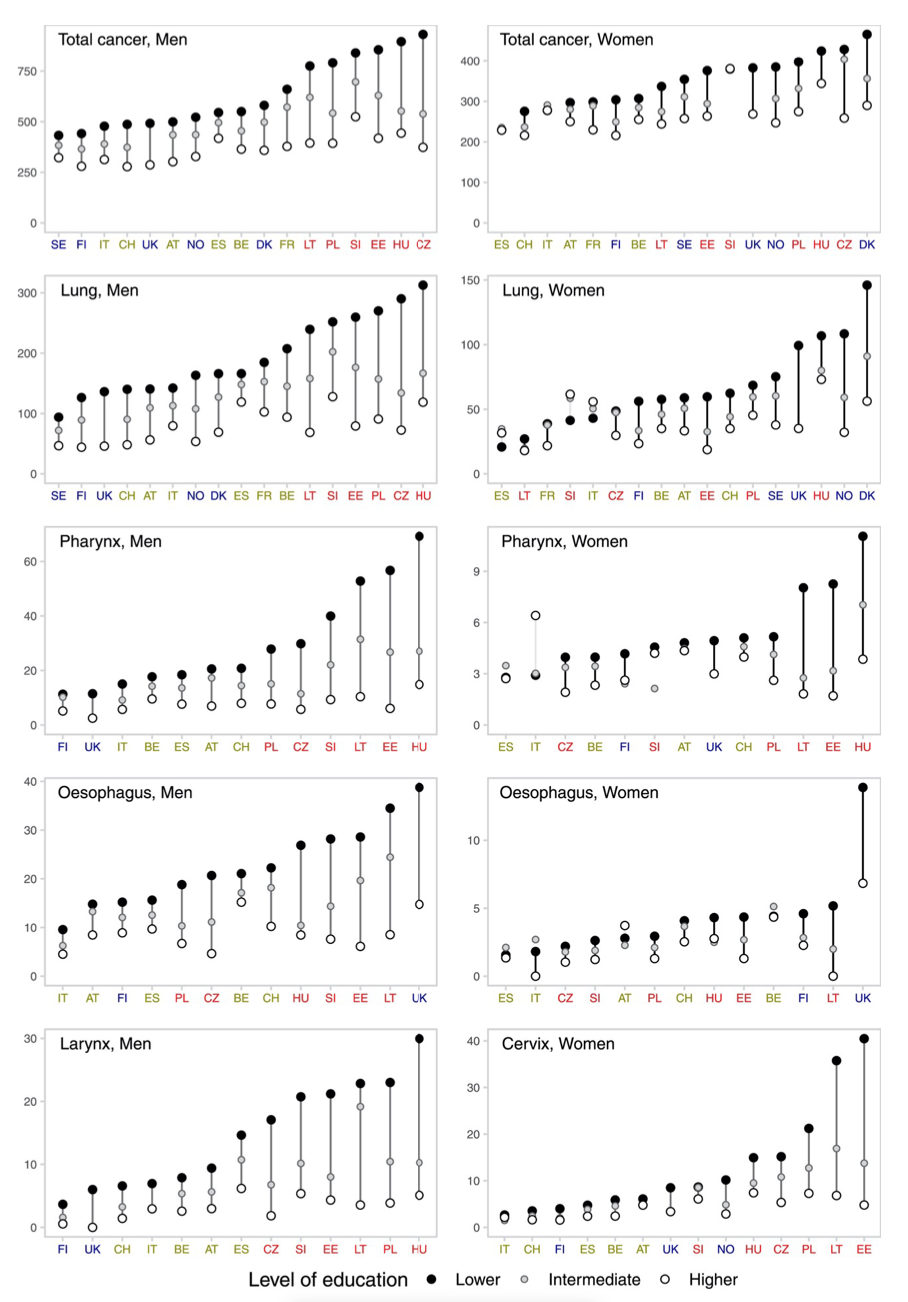
Figura 1. Cancer: age standardised mortality rates (per 100.000) in Europe countries.
Come si originano le disuguaglianze nella malattia oncologica
Le disuguaglianze osservate nella mortalità per cancro sono legate a eventi accaduti nei decenni precedenti: dai comportamenti individuali e collettivi, costumi e interazioni sociali legati all’esposizione ai fattori di rischio e all’incidenza del cancro, alla disponibilità e all’accesso alla diagnosi precoce e ai programmi di screening e a trattamenti efficaci. Questi fattori sono in gran parte socialmente determinati, nel senso che a seconda del modo in cui la società è strutturata e i servizi sanitari sono organizzati ed erogati, si generano le disuguaglianze. Disuguaglianze che incidono su tutte le diverse fasi del continuum del cancro (dall’accumulazione di fattori di rischio, alla prevenzione, alla diagnosi precoce, all’accesso allo screening e a trattamenti efficaci), ma in maniera diversa per i diversi tipi di tumore.
Per il tumore del polmone e altri tumori correlati al fumo, le disuguaglianze nella distribuzione del fattore di rischio più importante possono rappresentare un grande contributo alle disuguaglianze nella mortalità, dato che la prognosi della malattia è relativamente sfavorevole. L’epidemia da tabacco è cominciata e proseguita in tempi e modi diversi tra uomini e donne, per i vari gruppi sociali e nei diversi Paesi, riflettendosi nelle disuguaglianze osservate.
Un ragionamento simile si può fare per il consumo di alcol, che è associato al cancro del fegato, del colon-retto e della mammella, e interagisce fortemente con il fumo di tabacco per i tumori delle prime vie respiratorie e dell’apparato digerente.
Per altri tipi di tumore, sono invece le disuguaglianze socioeconomiche nell’accesso all’assistenza sanitaria, agli interventi di screening e diagnosi precoce e ai trattamenti, che hanno probabilmente un ruolo sostanziale nell’esacerbare le disuguaglianze nella mortalità per cancro. I rapporti tra condizioni socioeconomiche e rischio di cancro (e in generale di malattie non trasmissibili) non sono interamente spiegati da comportamenti voluttuari come il fumo e il consumo di alcol. Vi è una quota della associazione tra diseguaglianze sociali e malattie non trasmissibili che non è ancora compresa, ma che si riscontra a diversi livelli della biologia, comprese le indagini molecolari di epigenetica, metabolomica e trascrittomica, come dimostrato nella ricerca Lifepath da noi condotta.
Quali tumori sono più fortemente associati con i fattori socio-economici?
Se è vero che le disuguaglianze socioeconomiche sono associate praticamente con tutti i tipi di tumore, ce ne sono alcuni per i quali questa relazione è particolarmente forte. I tumori associati al fumo e all’alcol sono tra quelli con il più forte gradiente sociale, in quanto la prevalenza di questi fattori di rischio è più alta nelle classi sociali deprivate. In senso assoluto, il tumore del polmone è quello più importante dato sia il suo forte gradiente sociale che la sua grande incidenza nella popolazione. Altri tumori fortemente associati con un basso livello socioeconomico sono il tumore dello stomaco ed il tumore della cervice uterina. Per quest’ultimo il gradiente sociale è molto forte a cause delle disuguaglianze nella disponibilità e accesso allo screening del tumore della cervice (in questi dati non si vede ancora l’impatto del vaccino HPV, si vedrà nelle generazioni più giovani).
È importante sottolineare che nonostante l’esistenza e il potenziale impatto di efficaci misure di controllo del tabacco e del tumore della cervice – a cui già accede una buona fetta di popolazione, quella più avvantaggiata socialmente e culturalmente – questi tumori sono comunque ancora molto frequenti nelle persone di basso livello socioeconomico in Europa.
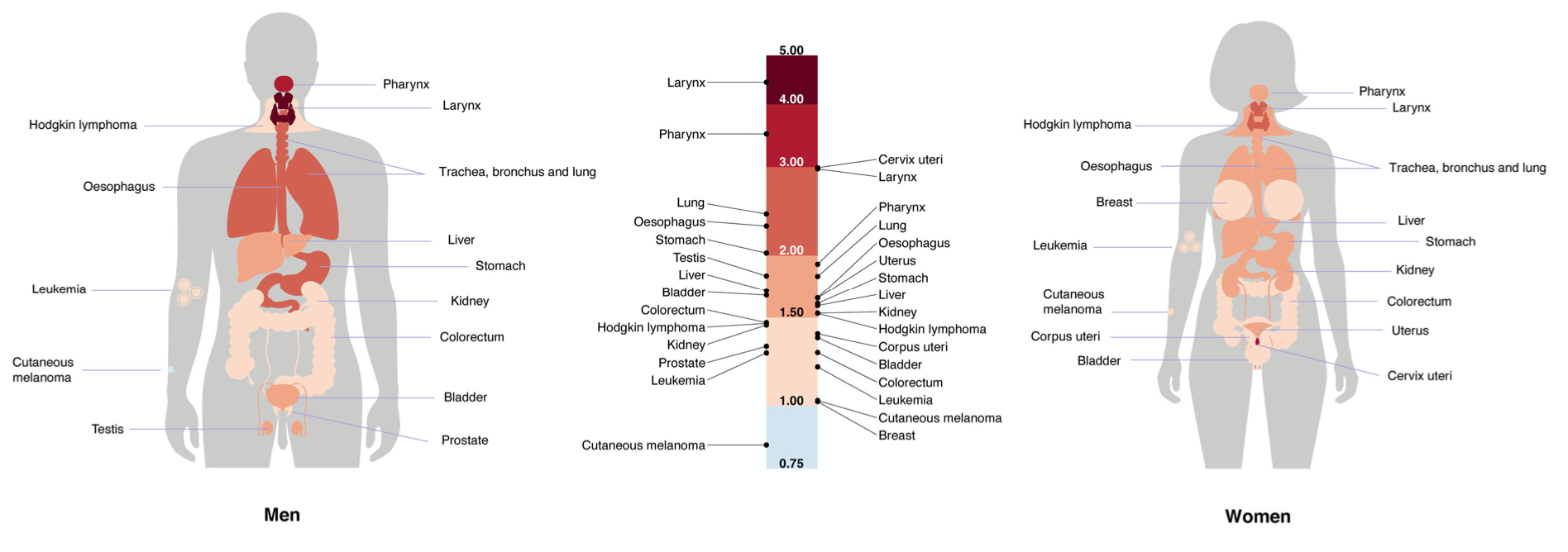
Figura 2. Rate ratio: lower vs higher education. Ingrandisci.
Il contesto fa la differenza
L’esempio del tumore della cervice uterina è anche utile per capire il ruolo del contesto, ovvero come il paese in cui si vive, con la propria cultura, sistema sanitario e politiche sociali e sanitarie, abbia un impatto nel favorire o contenere le disuguaglianze nei tumori. Nella figura si vede chiaramente che le differenze tra paesi nelle disuguaglianze per il tumore della cervice sono in larga parte spiegate dalla diversa mortalità per le donne di basso livello socioeconomico. Per le donne con alto livello socioeconomico, è quasi irrilevante il paese in cui vivono: il loro rischio è piuttosto basso ovunque (perché molto probabilmente hanno la possibilità, economica, logistica e conoscitiva, di usufruire di screening della cervice di tipo opportunistico e a pagamento).
Al contrario, per le donne di basso livello socioeconomico il paese dove vivono è fondamentale e il loro rischio di morire varia molto. In alcuni paesi (principalmente dell’Est Europa o dell’area del Baltico), addirittura il loro rischio è simile a quello che hanno le donne dell’Africa Sub-Sahariana, dove si registrano i tassi più alti del mondo, mentre le loro concittadine più fortunate beneficiano di tassi relativamente bassi. Nel caso specifico del tumore della cervice, la possibilità di usufruire di uno screening organizzato a livello nazionale rimborsato dal sistema sanitario e che copre tutti i segmenti della popolazione eviterebbe in gran parte queste disuguaglianze. Pattern simili di disuguaglianze vengono però osservati sistematicamente anche per altri tumori, anche se le problematiche e le soluzioni sono diverse.
In sostanza, mentre le persone di livello socioeconomico elevato hanno i mezzi per difendersi (economici, alfabetizzazione sanitaria, capacità di navigare il sistema sanitario, capacità e volontà di utilizzare il proprio reddito per preservare la salute, ecc.), per i meno fortunati il contesto e le politiche di salute sono fondamentali. Per i decisori di salute pubblica è importante sapere che per ridurre il fardello del cancro nel loro paese è dunque necessario ridurre le disuguaglianze sociali, facendo modo che qualunque intervento di prevenzione e contenimento consideri i fattori socioeconomici, evitando quindi sia messaggi e interventi di salute pubblica universali (che raggiungono e vengono recepiti in maniera diversa da cittadini appartenenti a diverse classi sociali), sia evitando la “colpevolizzazione” degli individui per eventuali comportamenti a rischio.
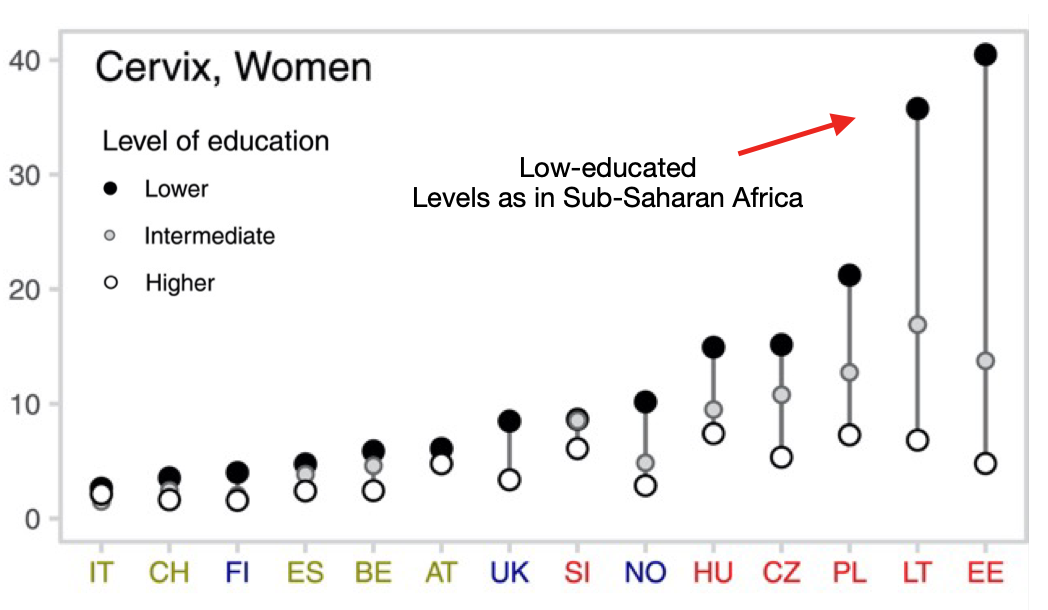
Figura 3. Cervix cancer: age standardised mortality rates (per 100.000) in Europe countries.
Combinazione di disuguaglianze socioeconomiche e di genere
Nonostante, le disuguaglianze e i tassi di mortalità per tumore siano generalmente più alti negli uomini rispetto alle donne, la situazione sta diventando sempre più sfavorevole per le donne. Negli uomini, si osservano diminuzioni generali dei tassi di tumore in quasi tutte le sedi tumorali più frequenti (tra cui polmone, faringe, fegato, colon-retto e prostata) e per tutte le categorie socioeconomiche, con qualche eccezione per alcune specifiche combinazioni tra tipo di tumore e paese.
Per le donne invece, si osservano aumenti dei tassi di tumore del polmone ma anche del fegato, faringe, esofago e cervice, in vari paesi, soprattutto per le donne di livello socioeconomico più basso. Le disuguaglianze nei tumori nelle donne nei paesi nordici sono molto grandi (tra le più grandi in Europa, incluso pure l’Est Europa) e in forte aumento per il tumore del polmone e per altri tumori correlati al tabacco e all’alcol. L’epidemia di tabacco è cominciata dopo nelle donne rispetto agli uomini e ciò si riflette inevitabilmente in questi dati.
Ma è comunque sorprendente che non si siano imparate le lezioni del passato e che queste disuguaglianze emergano addirittura, e in maniera molto marcata, anche nei paesi nordici, che hanno una tradizione ben consolidata di welfare e politiche sociali eque. Insomma, questo sottolinea una volta di più l’importanza di monitorare continuamente e di tenere in considerazione le disuguaglianze e i segmenti della popolazione più fragili, ovunque.
E l’Italia?
L’Italia, come altri paesi mediterranei, sembra soffrire meno delle disuguaglianze sociali nei tumori. Le ragioni non sono completamente chiare e potrebbero comprendere il fatto che lo stile di vita tra le varie classi sociali non è cosi diverso, come quello che caratterizza altri paesi, che un nutrito gruppo di persone con titolo di studio superiore e classe sociale superiore si è costituito più tardi rispetto ad altri paesi europei, che l’epidemia da fumo di sigarette è iniziata più tardi che nel resto dell’Europa. Inoltre, in Italia c’è l’assistenza sanitaria universale, la quale garantisce l’accesso alle cure a tutti i cittadini, e che quindi ha sicuramente contribuito ad attutire le disuguaglianze. Il fatto che le liste d’attesa per servizi sanitari siano sempre più lunghe potrebbe generare però disuguaglianze (chi può permettersi di pagare, sceglie di curarsi prima nel settore privato).
In conclusione, è importante monitorare costantemente le diseguaglianze sociali nella salute. Uno dei risultati più eloquenti della nostra ricerca è il fatto che a livello europeo il paese in cui si vive conta relativamente poco se si appartiene alle classi sociali più avvantaggiate, il che riflette la capacità di evitare comportamenti a rischio, di utilizzare meglio i servizi sanitari accedendo agli screening e beneficiando di diagnosi più precoci. Diverso il caso delle classi disagiate, la cui mortalità per cancro non solo è più elevata rispetto all classi più avvantaggiate, ma mostra grandi differenze tra paesi. In generale i nostri dati mostrano i vantaggi indiscutibili dei sistemi sanitari pubblici universalistici.
Salvatore Vaccarella, Paolo Vineis
2/1/2023 https://www.scienzainrete.it/










Lascia un Commento
Vuoi partecipare alla discussione?Sentitevi liberi di contribuire!